History of Stents
Coronary artery disease (CAD) is one of the leading causes of mortality worldwide, accounting for approximately one third of all deaths over the age of 351. In the 1960s, with the advent of open heart surgery under cardiopulmonary bypass, this allowed physicians to surgically treat CAD via coronary artery bypass grafting (CABG). Although minimally invasive off-pump techniques have improved CABG patient outcomes and reduced their hospital stays, the surgery is still considered a major procedure. Numerous medical technologies have been developed to aid in performing percutaneous interventional procedures within the coronary arteries, often referred to as PCIs (Percutaneous Coronary Interventions).
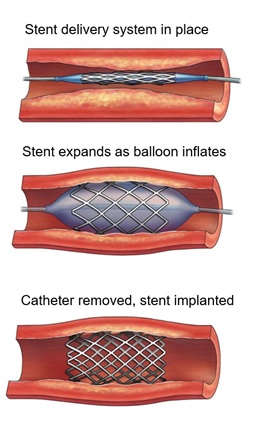
The first PCI procedures, performed in 1977, consisted of advancing a balloon catheter through the coronary artery until the narrowed, diseased section of the vessel; usually an area with plaque buildup, was bridged. A balloon would then be inflated at a high pressure to reopen the artery and allow the return of more normal blood flow. By 1986 advances in materials and manufacturing techniques led to the addition of a coronary stent positioned on the outside of the balloon. A coronary stent is a device typically comprised of a metal mesh designed to provide a scaffolding to support the walls of the artery so to keep its lumen patent (open). Today, the placement of coronary stents also significantly delays restenosis (the formation of new blockage) in an artery, when compared to balloon dilation alone. Stents were initially constructed from uncoated bare metal. However, novel materials and manufacturing techniques have resulted in polymer coatings and internal reservoirs that can deliver immunosuppressive and/or antiproliferative drugs to further minimize or eliminate the possibility of restenosis. While these drug-eluting stents (DES) have been a great improvement over angioplasty, it is generally considered that procedural outcomes will be further improved with the continued development of novel devices and/or techniques.
When plaques or stenosis occur where two coronary arteries branch, different stenting approaches are needed. You can learn more about these Bifurcation stenting techniques in the Bifurcation Stent Tutorial.
Historia de los stents
La enfermedad coronaria (EC) es una de las principales causas de muerte en todo el mundo y representa aproximadamente un tercio de todas las muertes en mayores de 35 años1. En la década de 1960, el advenimiento de la cirugía a corazón abierto con derivación cardiopulmonar (bypass) permitió a los médicos el tratamiento quirúrgico de la EC a través de la cirugía de revascularización miocárdica (coronary artery bypass graft [CABG]). Aunque las técnicas mínimamente invasivas de revascularización sin circulación extracorpórea han mejorado los resultados de los pacientes sometidos a CABG y han reducido el tiempo de hospitalización, la cirugía aún se considera un procedimiento mayor. Se han desarrollado múltiples tecnologías que permiten realizar procedimientos de manera percutánea dentro de las arterias coronarias, comúnmente denominados ICP (intervención coronaria percutánea).

Las primeras intervenciones coronarias percutáneas realizadas en 1977 se llevaron a cabo avanzando un catéter con balón a través de la arteria coronaria hasta atravesar la zona de la lesión ocasionada por una acumulación de placa. Luego, se inflaba el globo a alta presión para reabrir la arteria y permitir el retorno de flujo sanguíneo. En 1986, los avances en materiales y técnicas de fabricación llevaron a la adición de un stent coronario colocado en la parte exterior del balón. Un stent coronario es un dispositivo compuesto por una malla metálica diseñada para proporcionar una estructura que soporte las paredes de la arteria y mantener su lumen permeable (abierto). Hoy en día, la implantación de los stents coronarios retrasa significativamente la reestenosis (la formación de un nuevo bloqueo) de la arteria cuando se compara con la dilatación con balón. Los stents se construyeron inicialmente a partir de una estructura metálica sin recubrimiento. Sin embargo, nuevos materiales y técnicas de fabricación han dado como resultado revestimientos poliméricos que actúan como depósito y liberadores de fármacos inmunosupresores y / o antiproliferativos para minimizar o eliminar aún más la posibilidad de reestenosis. Si bien estos stents liberadores de fármacos (DES - drug eluting stents por sus siglas en inglés) suponen una gran mejora con respecto a la angioplastia con balón, se espera que los resultados del procedimiento mejoren aún más con el desarrollo continuo de nuevos dispositivos y/o técnicas.
Cuando las placas o estenosis ocurren en lugares donde las arterias coronarias se dividen, se requieren diferentes estrategias para restablecer el flujo. Puede aprender sobre estas técnicas de colocación de stents para bifurcaciones en el tutorial Stents para Bifurcaciones.